 Лечение миелолейкоза острого, как правило, начинают как можно раньше. Основной метод – химиотерапия. Поддерживающее лечение может включать переливание крови, трансфузию тромбоцитов, антибактериальную терапию.
Лечение миелолейкоза острого, как правило, начинают как можно раньше. Основной метод – химиотерапия. Поддерживающее лечение может включать переливание крови, трансфузию тромбоцитов, антибактериальную терапию.
При высоком уровне лейкоцитов в крови может быть назначена процедура под названием лейкаферез, удаляющая аномальные белые клетки крови. Они не используется при ОМЛ М3, поскольку может вызвать кровотечение.
Также в лечении острого миелоидного лейкоза используются радиотерапия, гемопоэтические факторы роста, пересадка костного мозга или стволовых клеток.
Программы терапии зависит от типа ОМЛ, общего состояния здоровья, возраста, уровня физической подготовки, наличия или отсутствия генетических мутаций в бластах. Различные типы ОМЛ лечат по-разному.
Израильские исследователи продолжают искать лучшие комбинации терапии, занимаются разработкой новых методов лечения. Проводят клинические испытания.
С пациентом в клинике Ассута работает команда высококвалифицированных врачей:
- гематологи;
- лучевые терапевты;
- диетолог;
- патологи;
- онкологи;
- микробиологи;
- специалисты по паллиативной помощи;
- фармацевты;
- психолог;
- медсестры.
Химиотерапия в клинике Ассуте
Этот метод лечения острого миелоидного лейкоза борется с раком посредством цитостатических препаратов. При ОМЛ применяется общая внутривенная химиотерапия. Выбор препаратов определяется на основе типа миелолейкоза. Чтобы лекарства поступали непосредственно в кровь, используют центральный катетер, систему PICC line или порткат. Эти устройства имплантируют в организм на время проведения химиотерапии.
Как правило, требуется госпитализация. Это связано с двумя причинами:
- В процессе химиотерапии развиваются побочные действия, и врачи помогут их контролировать.
- Возможно, будет необходима антибактериальная терапия для лечения инфекции.
Химиотерапия проводится в два этапа – индукцию и консолидацию.
Индукционная терапия
Основная задача лечения – достичь ремиссии, которая подтверждается отсутствием аномальных клеток в крови и костном мозге.
Программа терапии в большинстве случаев включает 2 и более препаратов, проводится циклами (терапия+отдых).
Врачи назначают дополнительное лечение, чтобы снизить побочные действия. К примеру, вероятно развитие инфекции или кровотечение. Назначаются антибиотики и гемотрансфузия. Возможно, придется оставаться в клинике около месяца.
Консолидация
Существуют различные методики. К примеру, рекомендуют один из препаратов этапа индукции в высоких дозах, либо интенсивную химиотерапию с последующей трансплантацией.
Химиопрепараты при остром миелолейкозе в Израиле
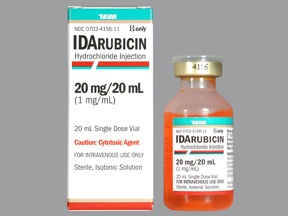 По большей части при ОМЛ применяют высокие дозы цитарабина и даунорубицин. Как правило, рекомендуется 2 курса этих препаратов.
По большей части при ОМЛ применяют высокие дозы цитарабина и даунорубицин. Как правило, рекомендуется 2 курса этих препаратов.
Помимо этого, применяют следующие цитостатические средства:
- Идарубицин
- Митоксантрон
- Этопозид
- Тиогуанин
- Флударабин
Пациентам с подтипом ОМЛ М3 также назначают транс-ретиноевую кислоту. Больным, которые плохо переносят стандартную химиотерапию, рекомендуют низкую дозу цитарабина.
Чтобы предотвратить рецидив, врачи используют комбинацию препаратов, куда могут входить:
- Амсакрин
- Цитарабин
- Этопозид
- Даунорубицин
- Флударабин
- Идарубицин
При высокодозной химиотерапии также могут рекомендовать трансплантацию костного мозга или стволовых клеток.
Если нет возможности сделать пересадку, применяют химиопрепарат азацитидин.
Препараты при остром промиелоцитарном лейкозе
При данном типе миелолейкоза используют другие лекарственные средства: атру (транс-ретиноевую кислоту) и триоксид мышьяка.
Атра (транс-ретиноевая кислота, третиноин)
Атра не является химиотерапевтическим препаратом. Она принадлежит к группе ретиноидов, созданных на основе витамина А. Атру могут назначить наряду с цитостатическими средствами. Это лекарство снижает риск кровотечения, связанный с химиотерапией, и повышает вероятность достижения ремиссии. Атру принимают до ремиссии, и затем какое-то время с целью поддержать состояние.
Триоксид мышьяка
Данное лекарство ускоряет смерть лейкозных клеток, стимулирует созревание здоровых клеток крови. Его назначают в основном при остром промиелоцитарном лейкозе, который не достиг ремиссии или рецидивировал.
Лекарство вводят внутривенно. Также как и все препараты, он имеет побочные эффекты, которые могут включать:
- Усталость.
- Боль в мышцах и костях.
- Лихорадку.
- Болевые ощущения в брюшной полости.
- Головные боли.
- Повышенные уровни сахара в крови.
Побочные действия химиотерапии
 Все цитостатические средства, используемые для лечения острого миелолейкоза, приведут к снижению количества клеток крови. Отмечается высокий риск инфекции несколько недель после терапии. В какой-то момент во время лечения цитостатиками назначают антибактериальную терапию внутривенно.
Все цитостатические средства, используемые для лечения острого миелолейкоза, приведут к снижению количества клеток крови. Отмечается высокий риск инфекции несколько недель после терапии. В какой-то момент во время лечения цитостатиками назначают антибактериальную терапию внутривенно.
Примерно через месяц уровень эритроцитов сокращается, может быть проведено переливание крови, чтобы пополнить запас. В случае дефицита тромбоцитов также выполняется трансфузия.
Химиотерапевтические препараты при ОМЛ провоцируют потерю волос, которые отрастут после окончания терапии.
Помимо этого, цитостатическое лечение миелолейкоза приводит почти всегда у взрослых к бесплодию. У мужчин есть возможность сохранить сперму, заморозив ее. У женщин такая возможность есть не всегда, поскольку процесс сбора яйцеклеток занимает много недель, а лечение необходимо начинать как можно скорее.
Управление побочными действиями
Действие химиотерапии высвобождает вещества из разрушающихся лейкозных клеток, которые вызывают нарушения в работе почек и печени. В такой ситуации прописывают препарат аллопуринол в таблетках, способствующий переработке отходов аномальных клеток.
Цитостатические средства также повышают риск инфицирования. Врачи рекомендуют кишечные стерилизаторы для предотвращения развития инфекций из бактерий в кишечнике, таблетки и жидкости для полоскания рта с целью предупредить появление инфекций типа молочницы.
Факторы роста
Эти препараты стимулируют костный мозг вырабатывать клетки крови, увеличивают уровень лейкоцитов и стволовых клеток. В процессе терапии ОМЛ применяется колониестимулирующий фактор или G-CSF (филграстим, ленограстим).
Данные препараты используются после цитостатического лечения острого миелолейкоза и перед сбором стволовых клеток.
При высокой вероятности развития инфекции могут быть рекомендованы факторы роста, к примеру, если продолжительное время наблюдается нейтропения. Под их действием быстро восстанавливается количество лейкоцитов, снижается риск заражения.
Когда пациенту ежедневно делают инфекции факторов роста, костный мозг начинает производить намного больше здоровых стволовых клеток, которые перемещаются в кровоток. Оттуда их собирают с помощью специального оборудования, затем подвергают заморозке и хранят.
К возможным побочным эффектам факторов роста относят:
- болевые ощущения в костях;
- зуд в месте инъекций;
- лихорадку.
Радиотерапия в лечение миелолейкоза острого в Ассуте
 При ОМЛ иногда проводят радиотерапию, если лейкозные клетки распространились на ЦНС (головной и спинной мозг). В целом это не характерно для данного заболевания. Если всё же происходит, чаще врачи применяют химиотерапию.
При ОМЛ иногда проводят радиотерапию, если лейкозные клетки распространились на ЦНС (головной и спинной мозг). В целом это не характерно для данного заболевания. Если всё же происходит, чаще врачи применяют химиотерапию.
В рамках трансплантации костного мозга или стволовых клеток лучевая терапия может быть проведена для всего организма. Такая лучевая терапия вместе с лейкозными клетками уничтожает костный мозг. Ее проводят дважды в день на протяжении трех – четырех дней. Либо это может быть единая сессия.
При радиотерапии ЦНС используют индивидуально созданные для каждого пациента маски, которые обеспечивают неподвижность.
Возможные побочные действия
Развитие нежелательных последствий обусловлено частью тела, которая подвергается действию радиации. В обоих упомянутых случаях чаще отмечают усталость, тошноту, потерю волос. Противопоказан загар несколько месяцев после лечения по причине повышенной чувствительности кожи к солнцу.
Общее облучение также может провоцировать развитие диареи, стоматита, повышенного риска инфекций.
Спустя много лет после лечения возможно развитие катаракты. Для предупреждения данного осложнения израильские врачи предпринимают специальные меры защиты.
Пересадка костного мозга или стволовых клеток в Израиле
При лечении острого миелолейкоза врач может предложить интенсивную терапию, которая включает высокодозную химиотерапию + иногда радиотерапию всего тела. Такое лечение уничтожает клетки костного мозга и требует пересадки – посредством собственных ресурсов (аутологичная) или донорских (аллогенная).
При выборе важны следующие факторы: тип лейкоза; наличие близкого родственника, клетки крови которого соответствуют клеткам реципиента.
Перед сбором стволовых клеток часто применяют инъекции факторов роста. Сбор осуществляется посредством сепаратора.
Сбор костного мозга - небольшое оперативное вмешательство, которое осуществляется под общим наркозом. Из тазовых костей или грудины посредством шприца врач извлекает костный мозг.
Аутотрансплантация (с собственными материалами) редко проводится при ОМЛ. Чаще отдают предпочтение аллогенной пересадке.
Побочные эффекты лечения острого миелоидного лейкоза
Побочные действия являются следствием лечения. Они могут быть достаточно серьезными, и обусловлены рядом факторов:
- типом лечения острого миелоидного лейкоза;
- сочетанием процедур;
- дозой препарата или терапии;
- способами проведения лечения (таблетки, инъекции, капельницы);
- общим состоянием здоровья;
- возрастом.
Непосредственные побочные действия возникают во время лечения или очень скоро после его окончания. Они обусловлены применяемым методом.
К общим нежелательным последствиям лечения миелолейкоза относят:
- низкую устойчивость к инфекции;
- анемию;
- риск кровотечения и кровоподтеки;
- усталость;
- тошноту;
- стоматит;
- изменения вкусовых ощущений;
- нарушения в работе сердца;
- алопецию;
- диарею.
К возможным долгосрочным последствиям ОМЛ относят:
- болезнь сердца;
- катаракту;
- бесплодие;
- усталость;
- низкую сопротивляемость инфекции;
- нарушения в работе щитовидной железы;
- вторичный рак;
- нарушения функции легких.






Комментарии
Пока комментариев нет
Новый комментарий