Оперативное вмешательство часто представляет собой основной способ лечения начальных стадий рака кишечника. Виды операций при злокачественных опухолях данного органа несколько отличаются, поэтому описываются отдельно.
Рак толстой кишки – операции в Израиле
Открытая колэктомия в Ассуте
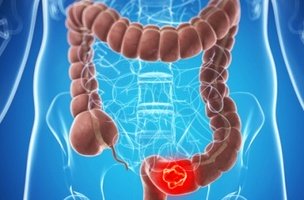 Колэктомию иногда называют гемиколэктомией, частичной колэктомией или сегментарной резекцией. Операция предполагает удаление пораженного сегмента толстого кишечника, а также ближайших лимфоузлов. Если ее выполняют через разрез в брюшной полости, то называют открытой колэктомией.
Колэктомию иногда называют гемиколэктомией, частичной колэктомией или сегментарной резекцией. Операция предполагает удаление пораженного сегмента толстого кишечника, а также ближайших лимфоузлов. Если ее выполняют через разрез в брюшной полости, то называют открытой колэктомией.
За день до хирургического вмешательства производится полная очистка кишечника пациенту с помощью слабительных и клизм. Колэктомию выполняют под общей анестезией.
Во время операции хирург делает разрез в области живота. Удаляет часть толстой кишки с опухолью и небольшой здоровый сегмент ткани ободочной кишки по обе стороны от злокачественного образования. Как правило, проводится резекция от одной четверти до одной трети толстого кишечника, объем зависит от размера и локализации опухоли. Производят иссечение также близлежащих лимфатических узлов. Оставшиеся части кишечника соединяют.
После операции возможны болевые ощущения, и, вероятно, потребуется прием лекарств в течение двух или трех дней. Первые двое суток пациент получает питание внутривенно, ограничивается прием жидкости, так как кишечнику необходимо некоторое время для восстановления. Но подобные резекции редко вызывают какие-либо серьезные проблемы с пищеварительной функцией, и спустя несколько дней больной в состоянии принимать твердую пищу.
Для такой серьезной операции важно, чтобы общее состояние здоровья было как можно лучше, но в некоторых случаях операция необходима сразу. Если опухоль имеет большие размеры и заблокировала толстую кишку, врач может использовать колоноскоп для установки стента (металлической или пластиковой конструкции) внутри, чтобы убрать стеноз (сужение) и подготовиться к операции в течение нескольких дней.
Когда нет возможности разместить стент, или опухоль привела к образованию язвы, операция может быть необходима без промедления. Как правило, в ходе ее проведения удаляют новообразование, но вместо того, чтобы соединить оставшиеся сегменты кишечника, верхнюю часть толстой кишки прикрепляют к искусственно созданному отверстию в брюшной полости – колостоме для выведения отходов. Обычно она носит временный характер. Иногда конец тонкой кишки выводят для формирования стомы, такое отвестие называется илеостомой. К стоме прикрепляют съемный мешок (калоприемник) для сбора каловых масс. После того, как пациент выздоравливает, удаляют кишечную стому, скрепляют концы толстой кишки или подвздошную кишку соединяют с толстым кишечником.
Операция при раке толстой кишки - лапароскопическая колэктомия в Ассуте
В процессе лапароскопической операции удаляют пораженный сегмент толстой кишки и прилегающие лимфоузлы на некоторых начальных фазах рака толстого кишечника. Выполняется ряд небольших разрезов, через которые вводят специальные инструменты для проведения операции. Одним из них является лапароскоп, оснащенный небольшой видеокамерой. Этот вид хирургического вмешательства требует такой же подготовки и того же типа анестезии, как открытая колэктомия.
Благодаря небольшим разрезам, пациенты быстрее восстанавливаются и испытывают меньшие болевые ощущения, чем после стандартной колэктомии.
Этот вид операции может проводить только хирург, прошедший специальное обучение и владеющий опытом в выполнение лапароскопической колэктомии.
Операция при раке толстой кишки - полипэктомия
На начальных стадиях – 0 и I рака резекцию поверхностной опухоли и незначительного количества прилегающих тканей производят с помощью колоноскопа, избегая полостных разрезов. В ходе полипэктомии рак резецируют как сегмент полипа, перерезая его ножку (область, напоминающую ножку гриба).
Рак прямой кишки – операции в Израиле
Как правило, операцию рассматривают в качестве базового метода лечения рака прямой кишки. Опухоль могут удалять с помощью нескольких видов оперативного лечения.
Местная трансанальная резекция прямой кишки в Ассуте
Этот вид операции также имеет другое название - трансанальное удаление и производится посредством инструментов, которые вводят через анальное отверстие, в основном под местной анестезией. В ходе операции удаляют опухоль, а также сегмент здоровой ректальной ткани. Показание – опухоль на T1 N0 M0 стадии I рака прямой кишки небольшого размера и находится не слишком далеко от ануса.
Трансанальная эндоскопическая микрохирургия (ТЭМ) в Ассуте
Показания к операции - опухоль на I стадии T1 N0 М0 рака прямой кишки, располагается далеко от анального отверстия, чтобы можно было применить стандартную трансанальную резекцию. Через анус вводят специально разработанное устройство – операционный проктоскоп. Он позволяет выполнять операцию с высокой точностью и аккуратностью. Данный вид хирургического вмешательства проводится исключительно в определенных центрах, так как он требует специальной медицинской техники и услуг хирургов с определенной подготовкой и опытом.
Низкая передняя резекция прямой кишки в Ассуте
Показания к этой операции: ряд злокачественных образований на I стадии рака и большая часть на II и III фазах, расположенные вблизи соединения с толстым кишечником. В процессе оперативного лечения производят удаление пораженного сегмента прямой кишки. Толстый кишечник затем соединяют с сохранившейся частью прямой кишки.
Низкая передняя резекция подобна большинству полостных операций. Перед хирургическим вмешательством пациент для очищения кишечника принимает слабительные средства и делает клизмы. Операция проходит под общим наркозом. Хирург выполняет разрез в брюшной полости. Затем удаляет опухоль и часть здоровой ткани по обе стороны от злокачественного образования, а также близлежащие лимфоузлы, жировую и фиброзную ткани вокруг прямой кишки. Толстый кишечник затем снова соединяют с прямой кишкой, поэтому нет необходимости в постоянной колостоме.
В случае, когда перед операцией выполняли облучение и химиотерапию, как правило, делают временную илеостому (последний отдел тонкого кишечника – подвздошную кишку подводят к отверстию в брюшной полости). Обычно через восемь недель ее убирают, повторно соединяя кишечник.
Госпитализация составляет от четырех до семи дней в зависимости от общего состояния здоровья, восстановительный период в условиях дома - от трех до шести недель.
Проктэктомия с колоанальным анастамозом в Израиле
Показания: ряд злокачественных образований на I стадии рака прямой кишки и большая часть на II и III фазах, расположенные в середине и нижней трети прямой кишки. В ходе проктэктомии удаляют полностью прямую кишку. Толстый кишечник затем подсоединяют к заднепроходному отверстию, создавая колоанальный анастомоз. Полное удаление может быть необходимо в связи с тотальной мезоректумэктомией (TME), когда производят иссечение всех лимфоузлов около прямой кишки. Процедура является сложной, но современные методы сделали ее выполнимой.
Иногда при колоанальном анастамозе формируют резервуар из двух петель толстой кишки или путем расширения сегмента (колопластики). Он становится местом хранения фекалий вместо прямой кишки. Может потребоваться временное отверстие - илеостома в течение приблизительно 8 недель, пока заживает кишечник. Затем выполняется вторая операция для восстановления органа и закрытия илеостомы.
Проктэктомия требует общего наркоза. Обычная продолжительность пребывания в больнице составляет от четырех до семи дней. Время восстановления в условиях дома может занять от трех до шести недель.
Брюшно-промежностная экстирпация прямой кишки (БПЭ) в Ассуте
Показания: ряд новообразований на I стадии рака прямой кишки и большая часть на II или III, локализованные вблизи с анальным отверстием, особенно если злокачественное образование проросло в мышцы сфинктера.
В процессе экстирпации хирург выполняет один разрез в брюшной полости, другой – в области промежности вокруг ануса. Через последний разрез удаляет анус и окружающие его ткани, в том числе, мышцы сфинктера. Поскольку анус удаляется, необходима будет постоянная колостома.
Эта операция требует общей анестезии. Период пребывания в больнице составляет от четырех до семи дней, время реабилитации - от 3 до 6 недель.
Тазовая экзентерация
Тазовую экзентерацию назначают при прорастании опухоли прямой кишки в прилегающие органы. Операция носит обширный характер, когда производится удаление прямой кишки, мочевого пузыря, предстательной железы у мужчин или матки у женщин, если в эти органы распространились метастазы. После данного хирургического вмешательства потребуется колостома. Когда удаляется мочевой пузырь, пациент будет нуждаться в уростоме (формируется отверстие в передней части брюшной полости для выведения мочи из организма, которая собирается во внешний мочеприемник).
Побочные эффекты колоректальной хирургии
Возможные нежелательные последствия зависят от нескольких факторов, в том числе, от степени хирургического вмешательства и общего состояния здоровья пациента до операции. У большинства людей будут боли после оперативного лечения, но для их устранения можно применять лекарства в случае необходимости. Проблема с едой обычно решается в течение нескольких дней после операции.
Другие общие негативные последствия могут включать: кровотечения, тромбы в ногах, повреждение соседних органов во время операции, инфицирование из-за разъединения концов кишечника; расхождение разреза в брюшной полости, что приведет открытой ране. Возможно развитие рубцовой ткани – спаек, что в некоторых случаях может заблокировать кишечник, и потребуется еще одна операция. Поэтому крайне важно высокое качество медицинской помощи, которую предоставляет избранная для операции клиника.
Колостома или илеостома
Некоторым пациентам может понадобиться временная или постоянная колостома (или илеостома) после операции. Необходимо будет время, чтобы привыкнуть и внести некоторые коррективы в образ жизни. Также нужна будет помощь, чтоб научиться управлять и ухаживать за ней. Специально обученные медсестры или терапевты помогут с решением этой задачи. Они встречаются с пациентом в больнице перед операцией, чтобы обсудить этот вопрос и отметить места для открытия. После операции проводят обучение.
Сексуальная функция и фертильность после колоректальной хирургии
Если пациент – мужчина, то брюшно-промежностная экстирпация прямой кишки приведет к эректильной дисфункции и лишит способности достигать оргазма. В некоторых случаях удовольствие во время оргазма становится менее интенсивным. Процесс старения является причиной некоторых этих изменений, но они приобретают значительно более тяжелый характер после операции.
Данный вид хирургии повреждает нервы, контролирующие процесс эякуляции, что приводит к оргазму без спермы. Иногда операция вызывает ретроградную эякуляцию, а это означает, что во время оргазма семя направляется назад в мочевой пузырь. Это важно, если пациент хочет стать отцом. Ретроградная эякуляция является менее серьезным побочным эффектом, потому что специалисты по бесплодию способны часто восстановить клетки спермы, извлеченные из мочи, используя их затем для оплодотворения яйцеклетки. Если сперматозоиды нельзя восстановить, их смогут получить непосредственно хирургическим путем из яичек, а затем использовать для искусственного оплодотворения.
Когда пациентом является женщина, колоректальная хирургия (кроме тазовой экзентерации) обычно не вызывает потерю сексуальной функции. Спайки в брюшной полости (рубцовая ткань) могут иногда вызвать боль или дискомфорт во время полового акта. Если была удалена матка, беременность больше не будет возможна.
Колостома может оказывать влияние на внешний вид тела и сексуальный уровень комфорта, как у мужчин, так и у женщин. Хотя данный факт потребует внесения некоторых корректировок, это не должно мешать - получать удовольствие от сексуальной жизни.
Хирургия и другие местные процедуры для лечения метастазов колоректального рака
Оперативное лечение метастазов может увеличить продолжительность жизни или в зависимости от степени заболевания вылечить пациента. Если имеет место небольшое количество вторичных очагов в печени или легких, их можно удалить хирургическим путем. Операция будет зависеть от размера, количества и локализации метастазов.
В случаях, когда невозможно удалить злокачественные очаги, могут быть применены консервативные способы терапии, к примеру, абляция для уничтожения опухолей в печени. Однако у данных способов меньший лечебный потенциал. Используются различные методики.
Радиочастотная абляция при лечении метастазов колоректального рака в печени
РЧА применяет радиоволны высокой энергии для уничтожения опухолевых клеток. Контролируя с помощью ультразвука или КТ, в злокачественное образование вводят тонкий иглоподобный зонд. Через него пропускают радиоволны высокой частоты, они нагревают опухоль и уничтожают рак.
Абляция этиловым спиртом
Она также именуется как чрескожная инъекция этанола, когда вводят с помощью иглы, контролируя посредством ультразвука или КТ, концентрированный спирт в опухоль для разрушения злокачественных клеток.
Криохирургия
Данный вид терапии уничтожает опухоль, замораживая ее. Металлический зонд размещают в новообразование под контролем ультразвука, через датчик зонда поступает охлажденный газ к пораженным клеткам. Этот метод является наиболее подходящим в рамках других методов абляции при лечении злокачественных образований больших размеров, но в некоторых случаях возникает необходимость применения общего наркоза.
Эти три процедуры обычно являются хорошими вариантами лечения для пациентов, у которых есть противопоказания к хирургии.
Эмболизация печеночной артерии
Еще одна методика, которую применяют для лечения опухолей с противопоказаниями к оперативному удалению. Ее цель - уменьшить кровоток в печеночную артерию, которая питает большую часть раковых клеток в печени. Эмболизацию выполняют с помощью инъекционных материалов, которые блокируют сосуд. Основная часть здоровых клеток не пострадает, поскольку кровь к ним поступает из воротной вены.
При проведении этой процедуры врач вводит катетер в артерию на внутренней части бедра и ведет его к печени. Обычно применяется контрастное вещество, которое позволяет контролировать путь катетера с помощью ангиографии. Как только он достигает места, в артерию вводят мелкие частицы, чтобы заблокировать ее.
Тем не менее, эмболизация ухудшает кровоснабжение здоровой ткани печени. Это может быть опасно для пациентов с такими заболеваниями, как гепатит и цирроз печени, когда функция органа уже снижена.









Комментарии
Пока комментариев нет
Новый комментарий