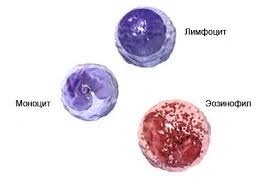
 При остром миелоидном лейкозе белые клетки крови, известные как гранулоциты или моноциты, становятся злокачественными. Обычно болезнь развивается быстро, в течение нескольких дней или недель.
При остром миелоидном лейкозе белые клетки крови, известные как гранулоциты или моноциты, становятся злокачественными. Обычно болезнь развивается быстро, в течение нескольких дней или недель.
Острый миелоидный лейкоз – редкое заболевание. Риск его развития увеличивается с возрастом. Это самый распространенный тип лейкемии у взрослых. Наиболее часто он диагностируется у пожилых людей, старше шестидесяти пяти лет.
Причины миелолейкоза острого
Исследователи обозначают такие факторы риска, как:
- Воздействие радиации и радона. Радиотерапия увеличивает риск острого лейкоза. Радон, природный радиоактивный газ, рассматривается рядом исследований в качестве одного из факторов.
- Курение повышает вероятность ОМЛ вдвое или втрое. Наличие бензола в сигаретном дыме – одна из основных причин.
- Влияние бензола в процессе рабочей деятельности – названо одним из факторов риска.
- Некоторые наследственные заболевания (анемия Фанкони, синдром Дауна) увеличивает риск ОМЛ.
- Химиотерапия при лимфоме или раке молочной железы повышает вероятность ОМЛ, а именно применение таких препаратов, как хлорамбуцил, мелфалан или циклофосфамид.
- Некоторые заболевания крови увеличивают риск острого милоидного лейкоза: миелодиспластический синдром, миелопролиферативные расстройства.
- Аутоиммунные болезни - ревматоидный артрит, аутоиммунная гемолитическая анемия и язвенный колит повышают вероятность ОМЛ в 8 раз, по сравнению с теми людьми, которые не имеют данных нарушений.
- Обзор (мета-анализ) 21 исследования показал, что употребление алкоголя во время беременности увеличивает риск ОМЛ у детей.
- Ряд исследований обозначил в качестве фактора риска избыточный вес, когда индекс массы тела более 30 и выше.
Симптомы миелолейкоза острого
Многие признаки острого миелоидного лейкоза являются расплывчатыми и неспецифическими. Человек может испытывать симптомы, похожие на грипп:
- общую слабость;
- повышенную утомляемость;
- лихорадку;
- потерю массы тела;
- частные инфекции;
- легко приобретаемые ушибы и кровотечения;
- кровь в моче и стуле;
- болевые ощущения в костях и суставах;
- одышку;
- увеличение лимфоузлов (редко);
- дискомфорт из-за опухшей печени или селезенки.
Данные проявления являются следствием избыточного количества лейкозных клеток и недостатка здоровых клеток крови всех групп.
Усталость - следствие низкого уровня эритроцитов (анемии). Также может наблюдаться одышка.
У человека с легкостью развиваются инфекции из-за дефицита здоровых лейкоцитов, способных сражаться с бактериями и вирусами. Болезнь долго длиться, и от нее сложно избавиться.
Недостаток тромбоцитов провоцирует проблемы со свертываемостью крови. Следствием являются кровотечения, синяки. У женщин очень тяжело проходит менструация.
Скопление лейкозных клеток в костях, суставах или лимфоузлах в связи с их избыточным количеством вызывает боли и отеки.
Типы ОМЛ
Острый миелоидный лейкоз подразделяют на подтипы. Врачи планируют лечение рака в зависимости от конкретного подтипа ОМЛ.
Одной из классификаций является FAB – франко-американо-британская система. Тип лейкоза здесь зависит от того, как лейкозные клетки выглядят под микроскопом, а также от маркеров антител на аномальных клетках.
Выделяют 8 типов по системе FAB:
М0, М1 и М2 – миелобластная лейкемия, на долю которой приходится более половины всех случаев заболевания.
М3 – промиелоцитарный лекоз – 10% у взрослых, больных ОМЛ.
М4 – острый миеломоноцитарный лейкоз – 20%.
М5 – острый моноцитарный лейкоз – 15%.
М6- острый эритролейкоз и острый мегакариоцитарный лейкоз – очень редкие типы.
Классификация ВОЗ подразделяет ОМЛ на группы в зависимости от того, насколько клетка стала аномальной:
- Есть мутации в хромосомах лейкозных клеток.
- Острая миелоидная лейкемия развилась на основе болезни крови.
- Более одного типа клеток крови имеют аномальные нарушения.
- ОМЛ возник после лечения онкологии.
Патологи исследуют лейкозные клетки под микроскопом, чтобы определить, к какой группе по классификации ВОЗ или FAB принадлежит конкретный случай заболевания. Также выполняют тесты на определенные белки, производимые патологическими клетками (иммунофенотипирование), и мутации в хромосомах (цитогенетические тесты).
Редкие типы
- Гранулоцитарная саркома - это ОМЛ, опухолевые клетки которой можно обнаружить за пределами костного мозга. Они способны появиться в любой части тела.
- Смешанные типы. Некоторые лейкозы могут оказаться смесью ОМЛ и ОЛЛ – острая бифенотипическая лейкемия.
Диагностика миелолейкоза острого в Ассуте
С пациентом работает гематолог, специалист по диагностике и лечению болезней крови. Предлагаемые тесты могут включать:
- Анализы крови при миелолейкозе. Это наиболее важное исследование, благодаря которому определяют подтип ОМЛ по FBC. У многих больных с острым миелолейкозом отмечается низкий уровень лейкоцитов. Высокое количество белых клеток крови может быть связано с большим числом незрелых лейкоцитов, которые называют бластными клетками или бластами. Также могут быть выполнены анализы, чтобы проверить состояние почек и печени.
- Исследование костного мозга включает два теста – аспирацию и биопсию. Аспирация предполагает взятие жидкости с помощью тонкой иглы из костей бедра, применяется местный анестетик. При биопсии используется игла большего размера, врач удаляет небольшое количество кости и костного мозга. Проводится одновременно тест на мутации в хромосомах (цитогенетический) и конкретные белки, создаваемые лейкозными клетками (иммунофенотипирование).
- Рентген грудной клетки необходим для проверки общего состояния здоровья.
Дальнейшая диагностика острого миелоидного лейкоза в Ассуте
В процессе лечения и после его завершения будет необходимо проведение анализов крови. Так, к примеру, при подозрениях на инфекцию, врач назначает тест, чтобы выяснить, какие типы антибиотиков необходимы пациенту. Помимо этого, берут кровь, чтобы проверить работу печени и почек.
Исследование костного мозга будет проводиться в разное время на протяжении всего лечения и дальнейшего наблюдения. Данные тесты могут помочь:
- Определить точный тип острой миелоидной лейкемии.
- Установить эффективность цитостатического лечения.
- Проверить наличие аномальных клеток после завершения терапии.
- Выполнить тест на минимальную остаточную болезнь.
HLA (тканевое) типирование
Это обследование назначается, если пересадка донорского костного мозга рассматривается в качестве подходящего варианта. С помощью анализов крови выясняется совместимость тканей. Лейкоциты имеют белки на поверхности - HLA маркеры. Посредством тканевого типирования врачи выясняют, насколько похожи ткани, чтобы уменьшить вероятность отторжения.
Поиск аномальных клеток после лечения
Маленькое количество лейкозных клеток, оставшихся после проведенной терапии, врачи называют минимальной остаточной болезнью. Бласты не находят в анализах крови и образцах костного мозга. Для их обнаружения используют два теста.
ПЦР (полимеразная цепная реакция) посредством выявления генетических мутаций находит одну лейкозную клетку среди миллиона здоровых.
Иммунофенотипирование обнаруживает белки, создаваемые аномальными клетками. Эти два теста показывают, насколько хорошо сработала химиотерапия, имеет ли место рецидив болезни.
Прогноз при остром миелоидном лейкозе
Здесь предоставляется общая информация для ознакомления. Более точные сведения с учетом индивидуальных факторов способен дать только лечащий врач. Термины пятилетняя и десятилетняя выживаемость означают количество людей, участвующих в исследованиях, которые были живы спустя 5 и 10 лет после постановки диагноза и проведенной терапии. Кроме того, это статистические данные, по которым лечение проводилось несколько лет назад. С каждым годом методы лечения совершенствуются, поэтому в настоящее время лечение обеспечивает лучшие перспективы.
На прогноз острого миелоидного лейкоза влияют такие факторы, как:
- ответ организма на химиотерапию;
- насколько распространилась болезнь на момент диагностики;
- тип лейкоза.
Результат также зависит от того, была ли лейкемия, которая трансформировалась из хронической формы в острую. Это осложняет процесс лечения.
Помимо этого, тяжелее поддается терапии лейкоз, которые развился в результате лечения другого вида рака. Вторичная лейкемия обычно развивается в течение 10 лет после лечения первого злокачественного заболевания.
Врачи даже если не могут вылечить болезнь, способны удерживать лейкоз в состоянии ремиссии в течение нескольких лет. При рецидиве ОМЛ в некоторых случаях возможно достичь второй ремиссии посредством химиотерапевтического лечения.
Перспективы ОМЛ
Возраст – один из важнейших прогностических факторов. Молодой организм значительно лучше справляется с очень интенсивной терапией.
В целом для 20% больных ОМЛ отмечают 5-летнюю выживаемость для всех возрастов. Более подробная информация по 5-летней выживаемости с учетом возрастного фактора:
- 14 лет и моложе – для 66%.
- 15-24 года – для 60%
- 25-64 года – для 40%.
- 65 лет и старше – для 5%.







Комментарии
Пока комментариев нет
Новый комментарий